| Parodontologo salerno cura piorrea salerno, laser parodontite piorrea, chirurgia estetica plastica gengivale, estetica delle gengive
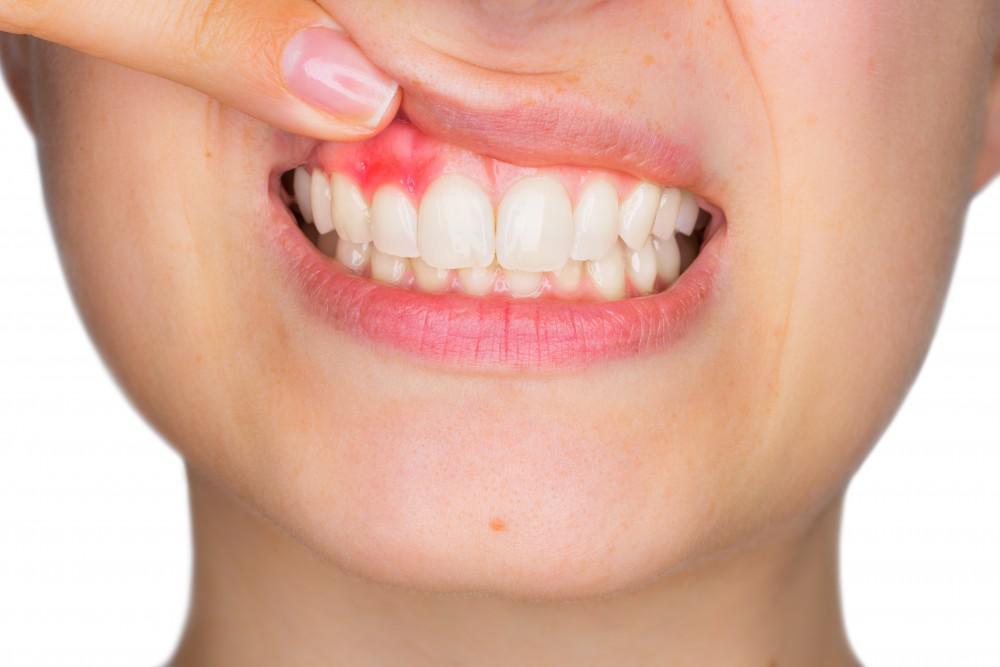
Chirurgia estetica plastica gengivale, estetica delle gengive, cura delle retrazioni gengive, recessioni gengive, parodontologia, cura della piorrea, parodontologo in Campania a Salerno Studio medico Dr. Antonio Luongo : servizio di medicina estetica ,odontoiatria estetica,ortodonzia estetica,implantologia, Parodontologo cura piorrea salerno La malattia parodontale è una patologia non del dente ma del tessuto di sostegno dei denti: osso, legamento parodontale e gengiva. Secondo recenti statistiche la parodontosi (infiammazione cronica delle gengive)risulta essere la prima causa di perdita dei denti. Con l’avanzare della malattia i denti cominciano a perdere stabilità e a diventare mobili. Purtroppo si tratta di una malattia molto subdola che avanza senza provocare una spiccata sintomatologia .A volte il paziente riferisce alitosi, dolori o fastidi non ben localizzabili, gonfiori gengivali, riportando sanguinamento delle gengive. Quando raggiunge un certo stadio i denti cominciano a muoversi. La principale causa di tale patologia è la scarsa igiene orale, come cause secondarie ci sono anche l’alcool, il fumo, alterazioni ormonali, ed infine particolari patologie sistemiche quali il diabete . La cura migliore è la prevenzione : avere una adeguata igiene orale, usare il filo interdentale, e specifici collutori a base di clorexidina, effettuando almeno una seduta di igiene professionale dal proprio dentista di fiducia due volte all’anno.Spiega il Dott. Luongo Antonio chirurgo odontoiatra in Campania ,Salerno, oltre la tecnica della ablazione del tartaro con l’ultrasuoni è necessaria la tecnica manuale dello “scaling” che permette all’igienista dentale di rimuovere quei tessuti sottogengivali di natura infiammatoria che l’ultrasuoni non è in grado di asportare. Dopo aver diagnosticato la malattia il parodontologo esegue accuratamente una misurazione delle tasche gengivali, in seguito si programmano delle sedute professionali di scaling e “rooth planning” (levigatura radicolare)al fine di rimuovere tutti i tessuti infetti dai batteri patogeni. Se necessario il paziente sarà sottoposto al successivo intervento di chirurgia parodontale, in seguito il dentista esperto provvederà a bloccare i denti mobili con terapie conservative di coronoplastica e legature con fibre sintetiche di politilene o retainer in titanio, maryland o ponti in ceramica a secondo del caso.In conclusione quando si ha il sospetto di essere affetti dalla parodontite (infiammazione acuta delle gengive) è importante rivolgersi subito ad un bravo dentista per una diagnosi precoce della malattia, anche perché ,secondo studi recenti, la cura della piorrea ci può salvare non solo i denti, ma anche la vita ,infatti è stato dimostrato un alta incidenza di malattie cardiovascolari nei soggetti che soffrono di malattia parodontale. Oggi si parla tanto di laser per la cura dei denti ,o meglio per la cura della parodontite , della piorrea . Si tratta di una patologia molto diffusa ,si pensi che rappresenta la sesta malattia più diffusa al mondo, la parodontite colpisce 7 italiani su 10, fonte del 21/04/2016 comunicato stampa a cura di Ansa Salute . Tutti gli studi fino ad oggi pubblicati concordano sul fatto che i benefici ottenuti non sono mai superiori alle procedure convenzionali e che il laser non determina nessun vantaggio aggiuntivo se usato in combinazione con la terapia convenzionale: ablazione con terapia ultrasuoni,scaling,courettage e/o levigatura radicolare ed infine se necessario lembo gengivale Il laser più utilizzato nella pratica odontoiatrica, che emette una radiazione della lunghezza d’onda da 810 a 980 nm. LASER A DIODI • Laser a semiconduttori, lunghezze d’onda da 63 a 980 nm • La sostanza attiva più utilizzata è l’arsenurio di gallio ed alluminio (GaAlAs) • per la Laser odontoiatria sono molto compatti e maneggevoli • Generano potenze da pochi milliwatt a centinaia di watt, lavorando in continuo o alternato • Le lunghezze d’onda più basse vengono utilizzate in diagnostica e biostimolazione, quelle intermedie da 808 a 904 nm in biostimolazione e chirurgia a seconda delle potenze e frequenze utilizzate, la lunghezza di 980 nm è francamente chirurgica • Sia l’810 che il 980 hanno una grande affinità con l’emoglobina, buona emostasi, forte azione termica • Azione sterilizzante sia in parodontologia che in endodonzia • L’azione termica viene utilizzata per la chiusura dei tubuli dentinali nel trattamento della sensibilità e la protezione pulpare nei fondi cavitari • Vengono usate fibre da 200, 300, 320, 400, 600 micron, esistono dei manipoli dedicati per lo sbiancamento e la biostimolazione
Può essere impiegato sia nella modalità continua che pulsata (durata dell’impulso da 0.1 ms fino a infinito, con frequenze programmabili fino a 10.000-20.000 Hz), . È stato introdotto in odontoiatria nella metà degli anni Novanta e ha subito dimostrato convincenti proprietà di versatilità e di affidabilità . È impiegato nello sbiancamento dei denti vitali e non vitali basandosi sull’ottimizzazione del processo di ossidoriduzione (redox), costituito da miscele di perossidi, di carbammide, di urea e di idrogeno, capaci di ridurre efficacemente le discromie dello smalto. Il laser a diodi, convogliato con fibre ottiche da 200 μ, viene usato assai efficacemente per la decontaminazione del canale radicolare in modalità pulsata ed è in grado di sterilizzare il delta apicale e i tubuli dentinali fino alla profondità di 1 mm, raggiungendo un grado di sterilità clinica pari alla riduzione di germi di 0.01 CFU per mm². Il laser a diodi, impiegato in endodonzia, opera a 2.5 W di potenza in modalità pulsata (10 ms d’emissione, intervallati da 10 ms di pausa). È altresì impiegato nella parodontologia come strumento di ausilio nel trattamento delle gengiviti e delle tasche gengivali per courettage a cielo chiuso o la rimozione del tessuto di granulazione nel caso di lembi parodontali, nella chirurgia e in vari quadri di patologia orale (trattamento dei tessuti molli e delle affezioni infiammatorie). Il laser a diodi può essere inoltre utilizzato con successo in pazienti portatori di Pace-maker e in pazienti affetti da coagulopatie o in terapia con antiaggreganti e/o anticoagulanti Da qualche anno molti Autori hanno suggerito l’impiego di questo tipo di laser per la cura di alcune forme di patologie orali (quali afte, herpes), per la cura di lesioni vascolari, come gli emangiomi (Tecnica FDIP: Forced Dehydration with Induced Photocoagulation) e per la desensibilizzazione dentinale18-21. I campi di applicazione del laser a diodo sono : • Asportazione di tumori benigni, fibromi traumatici ,angiomi del cavo orale, ipertrofie e iperplasie gengivali • Decontaminazione del canale radicolare e dei tubuli dentinali in endodonzia • Asportazione dei frenuli vestibolare e dei frenuli linguali • Cura della parodontite in associazione alle tecniche convenzionali, decontaminazione delle tasche parodontali • Trattamento delle perimplantiti • Sbiancamento dei denti vitali e non vitali • Cura delle retrazioni gengivali con prelievi epitelio-connettivali del palato • Trattamento di fistole e di raccolte ascessuali • cura di alcune forme di patologie orali (quali afte, herpes) • desensibilizzazione dentinale • correzione di difetti dei fornici • trattamento delle cisti mucose e delle ranule; • biopsie incisionali ed escissionali su precancerosi (leuco ed eritroplachie); • trattamento di patologie ulcerative e traumatiche (afte – ipercheratosi); • cura di patologie infettive (Papillomi); • compendio nella cura di malattie infiammatorie (lichen planus orale); • disinfezione e asportazione del tessuto di granulazione; • trattamento delle pigmentazioni e rimozione di amalgama-tatoo.
VANTAGGI • Effetto battericida, con riduzione della componente batterica della placca eliminando completamente, in associazione alla terapia meccanica alcuni ceppi principali responsabili delle parodontiti (Actinobacillus Actinomycetemcomitans, Bacteroides forsythus, Prevotella intermedia, Porphyromonas gingivalis) • Attività antiedema cioè riduce il gonfiore • Migliore guarigione tissutale • Effetto biostimolante nel senso di indurre una rigenerazione delle cellule dei processi riparativi con la funzione di un nuovo attacco epiteliale riducendo in tal modo la profondità della tasca parodontale. Emangiomi Gli emangiomi sono tumori del tessuto vascolare, ma possono presentarsi anche sotto forma di malformazioni vascolari. Le principali forme sono rappresentate dagli emangiomi capillari e cavernosi Le dimensioni e le sedi sono molto variabili e l’indicazione al trattamento con il laser dipende principalmente dalla crescita, dal sanguinamento e dagli inestetismi legati alla sede d’insorgenza (labbra, commissure labiali, punta e bordi linguali). La metodica adottata per il trattamento delle neoformazioni vascolari prevede una tecnica mini-invasiva di disidratazione forzata con fotocoagulazione indotta (FDIP, Forced Dry with Induced Photocoagulation). L’intervento viene effettuato attraverso l’applicazione del laser a diodo (808-830 nm), in modalità CW, non a contatto con il tessuto, con fibre da 300/320 μ su emangiomi a basso flusso venoso diagnosticati con diascopia ed eventuale ecodoppler con sonde (Hockey stick) da 7-15 MHz L’emangioma viene sottoposto a disidratazione, sfruttando l’affinità del diodo per il pigmento dell’emoglobina Così trattato l’emangioma scompare, secondo le dimensioni, dopo circa 2-4 settimane, assumendo, inizialmente, o un aspetto biancastro (sulla mucosa non cheratinizzata) o formando un’escara superficiale (mucosa cheratinizzata), sino ad assumere un aspetto fisiologico con restitutio a integrum del tessuto e differenziazione morfologica Raccolte, accumulo di muco, formazioni di mucose del cavo orale e delle labbra Sono solitamente formazioni derivate dalle ghiandole salivari minori, localizzate sulle labbra o sul pavimento orale . La loro eziologia è legata a traumi o a processi flogistici, che provocano la fuoriuscita di muco ghiandolare nel tessuto, con conseguente raccolta cistica . Il trattamento chirurgico è indicato se aumentano di volume e anche in questo caso il laser a diodi (810-980 nm), rispetto alla chirurgia tradizionale a lama fredda, si dimostra vantaggioso ma, soprattutto, permette, nella quasi totalità dei casi, di non posizionare suture chirurgiche, che sono la causa più frequente del disagio post-operatorio del paziente e della formazione di cicatrici e inestetismi sulle labbra . Trattamento delle patologie dei frenuli tectolabiali Il frenulo tectolabiale è una condizione patologica caratterizzata dalla presenza di un frenulo labiale superiore con base d’impianto espansa a ventaglio, con inserzione sulla faccia interna del labbro superiore e/o a livello della papilla interincisiva. Questa situazione anatomica, che deve essere distinta dalla semplice ipertrofia del frenulo, condiziona la presenza di un diastema interincisivo risolvibile soltanto con la frenulectomia, il cui esito può dirsi completo quando il frenulo si riposiziona apicalmente e scompare la trazione esercitata dal ventaglio fibroso precedente. Leucoplachie La leucoplachia venne definita da WHO nel 1978 come «macchia bianca persistente, con dimensioni e forme variabili, non asportabile e non ascrivibile ad altra patologia nota». L’uso del laser per la diagnosi e la terapia delle leucoplachie è ampiamente documentato fin dagli anni ‘70 del secolo scorso. La diagnosi di queste lesioni attraverso un prelievo bioptico mirato con tecnologia laser deve seguire regole precise: • per biopsie escissionali il prelievo deve avere margini più ampi delle normali biopsie a lama fredda che permettono all’anatomopatologo una lettura più corretta e sicura del mezzo da esaminare; • per biopsie incisionali vale la regola che il prelievo sul lato sano deve comprendere tessuto non carbonizzato per distinguere il tessuto sano da quello patologico . Queste condizioni sono ampiamente garantite dall’utilizzazione dei laser a diodi che, rispetto al Nd:Yag e al CO2, ha minor potere di penetrazione tessutale , causa minor danno circostante l’area di trattamento e, a fronte di una maggior asportazione di quantità tessutale, induce un’ottima guarigione, spesso senza la necessità di posizionare punti di sutura. 1) Approccio incisionale in tutti i tipi di chirurgia, inclusa quella dermatologica in pazienti con turbe coagulative o in aree cutanee particolarmente vascolarizzate 2) lesioni pigmentate della cute, inclusi i tatuaggi, pigmentazioni senili, etc. 3) epilazione 4) teleangiectasie 5) indicazioni di chirurgia dermatologia
Chirurgia rigenerativa per trattare i difetti ossei e le tasche gengivali viene presa in considerazione soltanto qualora permangano delle tasche profonde superiori a 3/4 mm. dopo la prima fase di protocollo di mantenimento e di osservazione. L’obiettivo della chirurgia parodontale è la riduzione delle tasche gengivali nonché la levigatura delle radici e il curettage sotto controllo visivo diretto del chirurgo a cielo aperto scolpendo un lembo a tutto spessore, contemporaneamente attraverso moderne tecniche di GTR (Guided Tissue Regeneration : Rigenerazione tissutale guidata)e GBR(Guided Bone Regeneration: Rigenerazione ossea guidata ) . I difetti ossei vengono riempiti di sostituti ossei sintetici e coperti di membrane riassorbibili. Protetto dalla membrana, il materiale riempitivo si trasforma in osso proprio. |